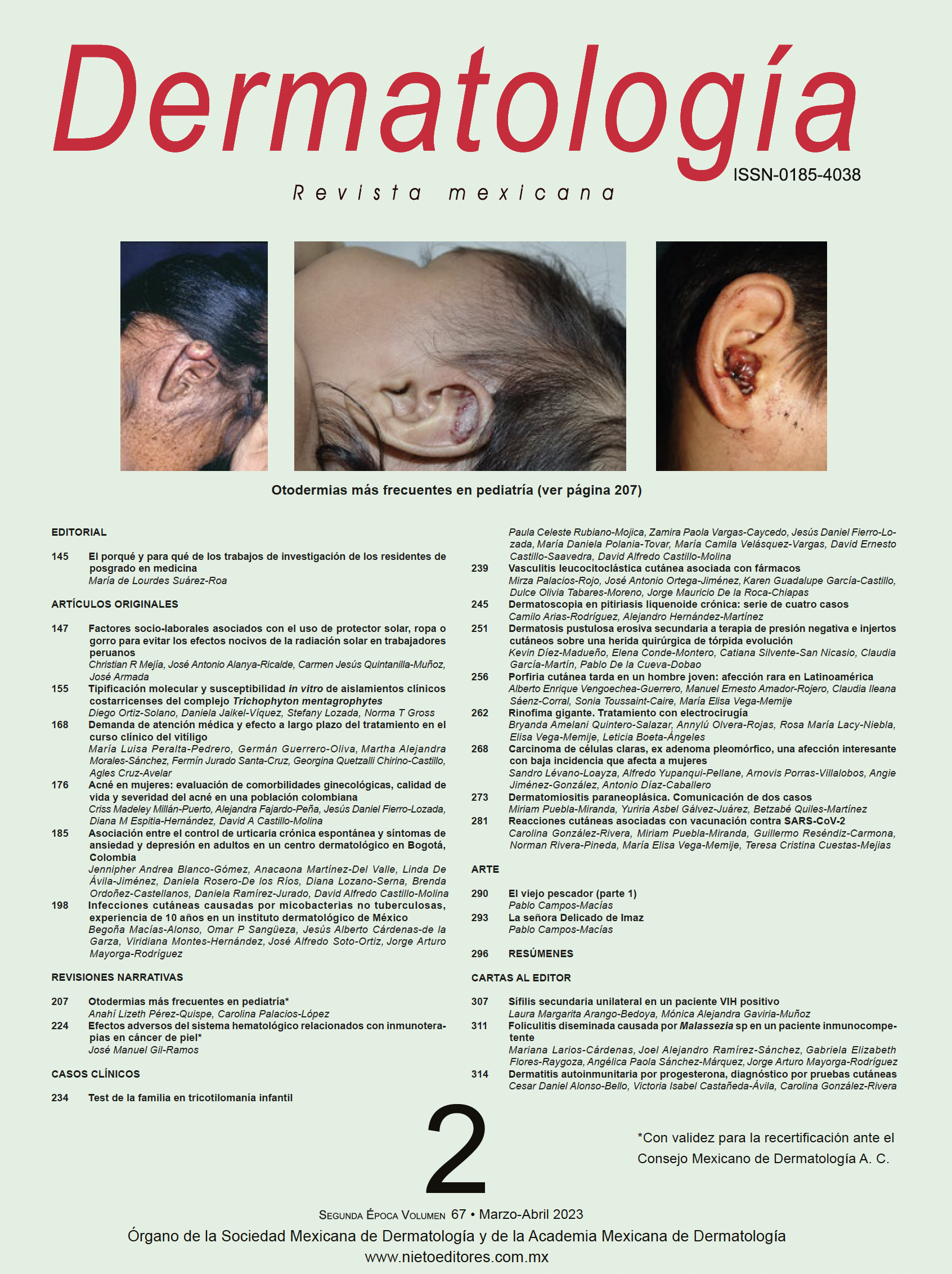
El porqué y para qué de los trabajos de investigación de los residentes de posgrado en medicina
Contenido principal del artículo
Resumen
Este texto tiene como propósito reflexionar sobre uno de los puntos más conflictivos que corresponde al trabajo de investigación como requisito de titulación para los médicos residentes. Si bien no es un problema exclusivo de un país, sí es un punto álgido que preocupa a muchos, los cuales han abordado bajo diferentes perspectivas dinámicas para poder hacerle frente. Los escenarios más preocupantes son la no titulación y el retraso en la titulación, que afecta tanto al médico residente como al programa e institución médica.
Las sedes de los programas universitarios han buscado diferentes estrategias para disminuir dentro de lo posible las cifras desfavorables de la no titulación, las más mencionadas abarcan la inclusión a proyectos de investigación ya establecidos, proyectos con base en consideraciones éticas sin riesgo (estudios basados en datos secundarios), apoyo en asesorías, apoyos económicos, reconocimientos, estímulos, inicio del trabajo en el primer año y tiempo exclusivo para dedicarlo al proyecto. Los resultados de estos estudios varían según el enfoque, concluyendo con alternativas que implican cambios de paradigmas.
Pero ¿cuál es la perspectiva del médico residente? Un gran porcentaje percibe la condicionante de realizar un proyecto de investigación como un trámite molesto y sin utilidad para su futuro profesional, que tiende a postergar tanto como les sea posible. Esto se puede volver una carga académica y emocional, que sin darse cuenta los lleva al autosabotaje, dando lugar a la procrastinación. Aun solventando el requisito en tiempo y forma, el camino que recorren no modifica su opinión. Simplemente la selección del tema, que va a la par con la selección o la espera de asignación del tutor, ya son conflictos en potencia. Si el tutor asignado no cuenta con el tiempo o los conocimientos metodológicos para el desarrollo del trabajo, se deberá iniciar la búsqueda de un asesor metodológico; es un comentario frecuente la falta de acompañamiento en la elaboración del trabajo, que se traduce en frustración cuando no se consigue un avance. Algo común es deslindar las responsabilidades que puede ser de cualquiera de las partes. A esto se debe agregar la viabilidad y factibilidad del trabajo con o sin argumentaciones válidas, la queja frecuente es que la idea original se modificó o se perdió, para el médico residente es desmoralizante independientemente de que los cambios sean pertinentes. Una vez que se consigue el escrito del protocolo, se enfrentan a las complicaciones de los trámites, que la mayoría los señala como “burocráticos”, ya que hay exigencias de entregar documentación en formatos establecidos y con la información completa. La espera de los tiempos programados de las sesiones de los Comités y la entrega del dictamen se hace eterna, independientemente si están dentro de los tiempos establecidos del área. La mayor queja es que los trámites son muy complicados; sin embargo, un porcentaje importante de los médicos residentes es renuente a seguir indicaciones, a leer lo que se requiere o solicitar “saltarse pasos”, principalmente cuando están a escasos meses o semanas de las fechas límites de entrega determinadas por las sedes o para concluir la residencia. Asimismo, cuando hay observaciones o los protocolos no son aprobados, el enojo y el desánimo se desbordan dando pie a argumentos como “no quiero, ni pretendo ser investigador”, “no entendieron el trabajo”, “no son expertos en el tema”, “hay mala voluntad”, sin detenerse a pensar que las observaciones sólo buscan la mejora del trabajo. Si ya se sorteó todo esto y se cuenta con un trabajo aprobado para ser llevado a cabo, se toma la opción de dejarlo a un lado, para después intentar concluirlo en las fechas límites de entrega, en el mejor de los casos. Las justificaciones abarcan la carga asistencial, el servicio social fuera de la sede, no se cuenta con lo necesario para concluir el trabajo, no hay apoyo para el análisis de datos, sin pensar que fue una inadecuada planeación que los está llevando a este punto, regresando nuevamente al autosabotaje.
La Norma Oficial Mexicana NOM-001-SSA3-2012, Educación en salud, define a la residencia médica como un conjunto de actividades académicas, asistenciales y de investigación que debe cumplir el médico residente dentro de las unidades médicas receptoras de residentes, precisando como una de las “Obligaciones de los médicos residentes” el realizar cuando menos un trabajo de investigación médica durante su residencia (11.3.). En el plan único de especialidades (PUEM) se conjunta claramente lo que compete a las funciones sustantivas profesionales del médico. La explicación de lo que implica cada una más su interacción constituyen la piedra angular del programa. El médico residente debe adquirir la perspectiva metodológica que lo llevará a un conocimiento racionalizado y, por ende, a una mejor práctica en beneficio del paciente; la razón de ser de este requisito es lo que da excelencia a un programa y la meta real.
El punto de reflexión no es “¿por qué es un requisito?”, sino “¿para qué?”. Preguntarnos y preguntarse si durante la formación de estos especialistas en realidad se están dando las herramientas para desarrollar estas funciones sustantivas. En el momento que esto se deje de percibir como un requisito por parte del residente y exija la adquisición de conocimiento, desechando la idea de que no quieren o pretenden ser investigadores, sino aceptando que lo son desde el inicio de la carrera universitaria, posiblemente no sean necesarias las estrategias para facilitarles cumplir con este requisito indiscutiblemente necesario en su formación.